Содержание
Что такое классическая и академическая тошнота текста. Зачем их считать и как снизить
Тошнота текста — это не когда копирайтер весь зеленый сидит над вашим заказом. Это реальный показатель, который используется для оценки качества текста. Сегодня расскажу, что такое классическая и академическая тошнота документа, как их определить и надо ли биться за их снижение.
Что такое тошнота текста
Зачем следить за тошнотой текста
Виды тошнотности текста
Классическая тошнота
org/ListItem»>Как определить идеальный уровень тошнотности текстов
Проверка текста на тошноту: подборка сервисов
Advego
Miratext
Be1
PR-CY
Istio
org/ListItem»>Как снизить академическую тошноту
Убрать повторяющиеся слова
Увеличить объем текста
Тошнотность текста: что стоит запомнить
Академическая тошнота
Как уменьшить классическую тошноту
Что такое тошнота текста
Тошнота — это частота употребления слов в тексте, процент или количество повторов. Обычно ее используют как показатель того, насколько текст насыщен ключевыми словами и легко ли он читается.
Зачем следить за тошнотой текста
Главный тренд поисковых алгоритмов — давать людям полезный контент. Когда-то эти алгоритмы были не такими умными, и можно было выводить свои сайты в топ благодаря куче ключевых слов в тексте. Поисковик видел, что в статье много ключей, и показывал ее на первой странице выдачи, а качественное наполнение и польза контента были не так важны.
Когда-то эти алгоритмы были не такими умными, и можно было выводить свои сайты в топ благодаря куче ключевых слов в тексте. Поисковик видел, что в статье много ключей, и показывал ее на первой странице выдачи, а качественное наполнение и польза контента были не так важны.
Сейчас алгоритмы поумнели. Если вы специально наполните страницу большим количеством ключей, то поисковик сочтет это за спам. Страница не попадет в выдачу, зато попадет под санкции — ее одну или весь сайт занизят или исключат из поиска.
Тошнота — один из показателей, которые помогут следить за количеством ключей. С помощью автоматизированных сервисов можно быстро и бесплатно посчитать классическую и академическую тошноту и сравнить их с общепринятыми нормами. Именно общепринятыми — не существует конкретного значения, которое бы давали сами поисковики.
Дальше в статье я расскажу, какие нормы считаются общепринятыми, и дам список сервисов для проверки.
Виды тошнотности текста
Различают два вида тошноты — классическую и академическую. Давайте посмотрим, как они считаются, чем они отличаются и какую тошноту лучше использовать для анализа ваших текстов.
Давайте посмотрим, как они считаются, чем они отличаются и какую тошноту лучше использовать для анализа ваших текстов.
Классическая тошнота
Классическая тошнота текста — квадратный корень из числа повторений самого частого слова. То есть: если в тексте слово «тошнота» употребляется девять раз, то показатель классической тошноты будет равен трем.
И тут возникает проблема: формула не учитывает объем текста. Согласитесь, странно требовать один показатель классической тошноты для описания товара на 50 слов и для лонгрида на 5000 слов.
Как я уже упоминала, точных значений здесь нет. Вот что пишет биржа копирайтинга «Адвего»: «Максимально допустимое значение классической тошноты зависит от объема текста — для 20 000 знаков тошнота, равная 5, будет нормальной, а для 1000 знаков — слишком высокой».
Академическая тошнота
Академическая тошнота считается как соотношение ключевых слов к общему количеству слов, при этом учитываются разные морфологические нормы ключа. Например «тошнота, тошноты, тошноту» будет считаться одним и тем же ключом.
Например «тошнота, тошноты, тошноту» будет считаться одним и тем же ключом.
Та же биржа «Адвего» считает показатель в 5–15% нормальным для академической тошноты. Остальные источники указывают цифры в пределах этого разброса.
Как определить идеальный уровень тошнотности текстов
Так как точных цифр вам никто не даст, придется идти опытным путем — с помощью анализа конкурентов.
Забейте в поиск фразу, по которой продвигаетесь. Вам предстоит исследовать первую страницу выдачи по этой фразе: проверить тексты конкурентов и определить средний уровень классической и академической тошноты. Затем сравните ваши тексты с этим уровнем — если все хорошо, то вам нужно обратить внимание на другие методы SEO продвижения.
Не тратьте слишком много времени на проверку тошноты. Лучше потратьте его на качественный контент для сайта — полезный, актуальный и решающий проблему пользователей, с хорошим текстом, иллюстрациями, видео.
Проверка текста на тошноту: подборка сервисов
Собрала шесть сервисов, которые помогут проверить текст на тошноту. Всеми можно пользоваться бесплатно, но у некоторых есть лимит на количество проверок.
Всеми можно пользоваться бесплатно, но у некоторых есть лимит на количество проверок.
Advego
Сервис проверки текста от биржи «Адвего»
Инструмент для SEO проверки текста от биржи копирайтинга «Адвего». Можно пользоваться без регистрации, проверять текст до 100 тысяч символов, количество проверок не ограничено. Показатели классической и академической тошноты находятся в конце первой таблицы с результатами проверки. Кроме этого, показывает семантическое ядро текста, количество повторяемых слов и стоп-слова.
- Без регистрации.
- До 100 000 знаков.
- Число проверок не ограничено.
Miratext
Сервис проверки текста от биржи Miratext
Еще один инструмент для определения тошнотности текста — от биржи копирайтинга Miratext. Показывает классическую тошноту текста, количество и плотность повторяющихся слов. Также анализирует текст по закону Ципфа, то есть проверяет насколько естественно распределены все слова в тексте.
- Без регистрации.

- До 100 тысяч знаков.
- Проверки не ограничены.
- Можно проанализировать сразу несколько текстов или «скормить» сервису ссылки на страницы.
Be1
Сервис проверки текста от компании Be1
Сервис анализа сайтов Be1 разработал бесплатный инструмент для проверки классической и академической тошноты. Результаты выдаются по каждому повторяющемуся слову, но не по тексту целиком.
- Без регистрации.
- До 100 000 знаков.
- Проверки не ограничены.
- Можно залить в сервис текст, дать файл или ссылку на страницу.
PR-CY
Сервис проверки текста от компании PR-CY
Этот сервис проверяет контент на страницах сайта: вы даете ему ссылку на страницу и список ключевых слов, которые хотите проверить. После проверки получаете анализ контента: длину заголовка и описания, список всех заголовков и повторяющихся слов, а также вес указанных вами ключевиков в контенте страницы. Показатель академической тошноты находится в блоке «Технические параметры», здесь также скорость загрузки, количество исходящих и внутренних ссылок, наличие разметок Schema и OpenGraph.
- Без регистрации доступно 5 проверок в сутки.
- Для проверки нужна ссылка на страницу и список ключевых слов.
Istio
Сервис проверки текста Istio
С помощью сервиса Istio можно проверить классическую тошнотность текста и академическую тошнотность каждого повторяющегося слова. Результаты представлены в виде двух таблиц: в левой — все основные результаты, включая классическую тошноту, в правой — статистика по всем повторяющимся словам, включая академическую тошноту по слову (последний столбец).
- Без регистрации.
- Количество проверок не ограничено.
- Объем текста для проверки не ограничен.
- Для проверки можно ввести текст или ссылку на страницу.
Как уменьшить классическую тошноту
Здесь у вас только один вариант — убрать часть повторов самого «тошнотного» слова или фразы. Можно заменять их синонимами или просто перефразировать. Будьте осторожны, если решите переписывать текст — на первый план может вылезти уже другое слово, и придется начинать все сначала.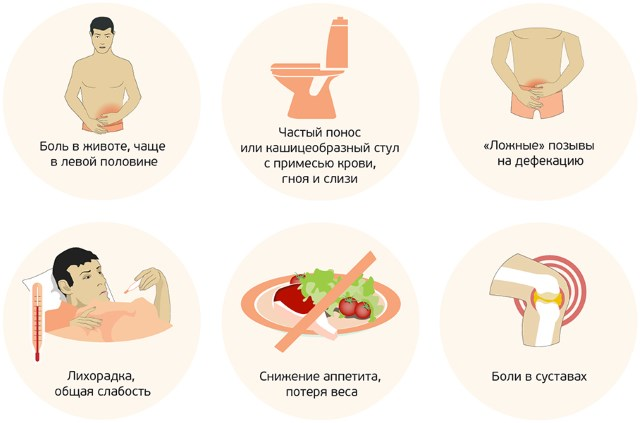
Откройте для себя чат-бота
Выстраивайте автоворонки продаж и отвечайте на вопросы пользователей с помощью чат-бота в Facebook, VK и Telegram.
Как снизить академическую тошноту
Здесь есть два способа разбавить повторы.
Убрать повторяющиеся слова
Первый способ снизить академическую тошноту — сократить количество повторов. Составьте список самых частых слов с помощью любого сервиса проверки из подборки выше, и начинайте заменять или убирать повторы с начала.
Увеличить объем текста
Если убрать повторы не получается, увеличьте объем текста. Следите за тем, чтобы при этом не использовать самые тошнотные слова. И помните, что текст должен быть полезным — не раздувайте его искусственно, поищите действительно полезную информацию.
Тошнотность текста: что стоит запомнить
Тошнота — это показатель повторов в тексте. Он говорит либо о бедном словарном запасе, либо об избытке ключевых слов. И то, и другое плохо повлияет на ранжировании в поисковой выдаче.
Различают два вида тошнотности текста:
- Классическая — квадратный корень из количества повторов самого частого слова.
- Академическая — соотношение повторов слова к общему количеству слов в тексте.
Чтобы снизить тошнотность, убирайте повторы, заменяйте их синонимами или увеличивайте объем документа. Но не увлекайтесь — главное, чтобы в итоге материал был полезным и интересным.
Если не уверены в качестве текстов, проверяйте их на специальных сервисах. А еще лучше — следите, какой охват и отклик они собирают у пользователей, как решают ваши цели. Это самый надежный показатель качества.
SendPulse поможет вам быстро и удобно доставить контент любимым клиентам — регистрируйтесь и делайте рассылки по email, push, SMS, Viber или через чат-боты ВКонтакте, Facebook и Telegram.
Тошнота и рвота у взрослых — причины, обследование и лечение в Астрахани | Симптомы
Аппендицит, перфорация стенки кишечника, воспаление желчного пузыря, панкреатит
Признаки: Значительная боль в животе. Живот болезнен при пальпации.
Живот болезнен при пальпации.
Непроходимость кишечника
Признаки: Отсутствие дефекаций и метеоризма. Возникающая и исчезающая спастическая боль в животе. Раздутый живот. Обычно у людей с грыжей или перенесенным хирургическим вмешательством на брюшной полости.
Гастроэнтерит
Признаки: Рвота и диарея. Отсутствие боли или минимальная боль в животе (кроме случаев рвоты). В редких случаях повышенная температура или кровь в кале. Нормальные результаты обследования брюшной полости.
Гепатит
Признаки: Легкая или умеренная тошнота в течение многих дней и иногда рвота. Общее недомогание. Потемнение мочи, затем пожелтение кожи и белков глаз (желтуха). Потеря аппетита. Ощущение легкого дискомфорта в верхней правой части брюшной полости.
Проглатывание токсических веществ ( алкоголь, аспирин, железо, свинец или инсектициды)
Признаки: Информацию о проглатывании обычно получают на основании сбора анамнеза. Различные другие симптомы, в зависимости от проглоченного вещества.
Травма головы (в результате недавней аварии, спортивной травмы или падения)
Признаки: Травма очевидна на основании сбора анамнеза человека. Часто головная боль, дезориентация и трудности с запоминанием недавних событий.
Мозговое кровотечение
Признаки: Внезапная, часто сильная головная боль. Спутанность сознания.
Менингит (инфекция головного мозга)
Признаки: Нарастающая головная боль и дезориентация. Часто повышенная температура и боль при наклоне головы вперед, появление красновато-фиолетовой сыпи в виде крошечных точек на коже (петехий), если вызвана менингококковым менингитом.
Повышенное внутричерепное давление (например, вызванное сгустком крови или опухолью)
Признаки: Головная боль, дезориентация и иногда проблемы с нервами, спинным мозгом или функцией головного мозга.
Лабиринтит (воспаление внутреннего уха)
Признаки: Ложное ощущение движения (системное головокружение), ритмичное дергающееся движение глаз (нистагм) и ухудшение симптомов при движении головы. Иногда звон в ушах (шум в ушах).
Иногда звон в ушах (шум в ушах).
Мигрень
Признаки: Обычно умеренная или сильная головная боль. Головная боль, перед которой люди иногда видят вспышки света и слепые пятна (аура). Иногда чувствительность к свету (фотофобия) или временные расстройства равновесия или мышечной силы. Часто в анамнезе повторение подобных приступов.
Укачивание
Признаки: Причина очевидна на основании сбора анамнеза человека.
Психологические нарушения
Признаки: Отсутствие диареи или боли в животе. Рвота, часто возникающая при стрессе. Пища вызывает отвращение.
Диабетический кетоацидоз
Признаки: Увеличение объема суточной мочи (полиурия), повышенная жажда (полидипсия) и часто значительное обезвоживание.
Побочные эффекты или токсичность лекарственного препарата
Признаки: Прием лекарственного препарата или вещества, что очевидно на основании сбора анамнеза.
Печеночная недостаточность или почечная недостаточность
Признаки: Часто желтуха при прогрессирующей болезни печени. Запах аммиака изо рта при почечной недостаточности. Часто у людей с известным расстройством.
Запах аммиака изо рта при почечной недостаточности. Часто у людей с известным расстройством.
Беременность
Признаки: Тошнота и/или рвота часто по утрам или в ответ на прием пищи. Нормальные результаты обследования (за исключением того, что у человека может быть обезвоживание). Часто пропуск или задержка менструального цикла.
Воздействие радиации
Признаки: Воздействие обычно очевидно на основании сбора анамнеза человека. Сильная тошнота, рвота и диарея.
Симптомы, причины, лечение и профилактика
Что такое сердечный приступ?
Сердечный приступ случается, когда что-то блокирует приток крови к сердцу, из-за чего оно не может получать необходимый ему кислород.
Каждый год более миллиона американцев переносят сердечные приступы. Сердечные приступы также называют инфарктами миокарда (ИМ). «Мио» означает мышцу, «кардиальный» относится к сердцу, а «инфаркт» означает смерть ткани из-за недостатка кровоснабжения. Эта гибель тканей может привести к необратимому повреждению сердечной мышцы..
Эта гибель тканей может привести к необратимому повреждению сердечной мышцы..
Симптомы сердечного приступа
Симптомы сердечного приступа включают:
- Дискомфорт, давление, тяжесть, стеснение, сдавливание или боль в груди, руке или ниже грудины
- Дискомфорт, который распространяется на спину, челюсть, горло или руку
- Ощущение полноты, расстройство желудка или удушье (может ощущаться как изжога)
- Потливость, расстройство желудка, рвота или головокружение
- Сильная слабость, тревога, усталость или одышка
- Учащенное или неравномерное сердцебиение
Симптомы могут различаться от человека к человеку или от одного сердечного приступа к другому. Женщины чаще имеют следующие симптомы сердечного приступа:
- Необычная усталость
- Одышка
- Тошнота или рвота
- Головокружение или дурнота
- Дискомфорт в кишечнике. Это может быть похоже на несварение желудка.
- Дискомфорт в области шеи, плеч или верхней части спины
При некоторых сердечных приступах вы не заметите никаких симптомов («немой» инфаркт миокарда). Это чаще встречается у людей, страдающих диабетом.
Это чаще встречается у людей, страдающих диабетом.
Стенокардия
Стенокардия не является состоянием или заболеванием. Это симптом, и иногда он может сигнализировать о сердечном приступе. Ощущения могут возникать при обычной деятельности или нагрузке, но затем исчезают в покое или при приеме нитроглицерина.
Вы можете почувствовать:
- Давление, боль, сдавливание или чувство распирания в центре грудной клетки
- Боль или дискомфорт в плече, руке, спине, шее или челюсти
Звоните 911, если это ухудшается, длится более 5 минут или не улучшается после приема нитроглицерина. Врачи называют это «нестабильной» стенокардией, и это экстренная ситуация, которая может быть связана с сердечным приступом, который вот-вот произойдет.
Если вместо этого у вас «стабильная» стенокардия, которая является наиболее распространенным типом, ваши симптомы обычно возникают с предсказуемыми триггерами (такими как сильные эмоции, физическая активность, экстремально высокие и низкие температуры или даже тяжелая еда). Симптомы исчезают, если вы отдыхаете или принимаете нитроглицерин, который прописал вам врач. Если нет, позвоните по номеру 911.
Симптомы исчезают, если вы отдыхаете или принимаете нитроглицерин, который прописал вам врач. Если нет, позвоните по номеру 911.
Причины сердечного приступа
Сердечная мышца нуждается в постоянном притоке богатой кислородом крови. Ваши коронарные артерии обеспечивают ваше сердце критическим кровоснабжением. Если у вас ишемическая болезнь сердца, эти артерии становятся узкими, и кровь не может течь так, как должна. Когда ваше кровоснабжение блокируется, у вас случается сердечный приступ.
Жир, кальций, белки и воспалительные клетки накапливаются в артериях, образуя бляшки. Эти отложения налета твердые снаружи и мягкие и кашицеобразные внутри.
Когда налет твердый, внешняя оболочка трескается. Это называется разрыв. Тромбоциты (дискообразные вещества в крови, которые помогают ей сворачиваться) попадают в эту область, и вокруг бляшки образуются кровяные сгустки. Если сгусток крови блокирует вашу артерию, ваша сердечная мышца испытывает кислородное голодание. Мышечные клетки вскоре умирают, вызывая необратимые повреждения.
Мышечные клетки вскоре умирают, вызывая необратимые повреждения.
В редких случаях спазм коронарной артерии также может вызвать сердечный приступ. Во время этого коронарного спазма ваши артерии сужаются или спазмируются, перекрывая приток крови к сердечной мышце (ишемия). Это может произойти, когда вы находитесь в состоянии покоя и даже если у вас нет серьезной ишемической болезни сердца.
Каждая коронарная артерия доставляет кровь к разным частям сердечной мышцы. Насколько сильно повреждена мышца, зависит от размера области, которую снабжает закупоренная артерия, и времени между атакой и лечением.
Ваша сердечная мышца начинает восстанавливаться вскоре после сердечного приступа. Это занимает около 8 недель. Так же, как и при кожной ране, на поврежденном участке образуется рубец. Но новая рубцовая ткань не движется так, как должна. Таким образом, ваше сердце не может работать так сильно после сердечного приступа. Степень влияния на эту способность к перекачиванию зависит от размера и расположения рубца.
Что делать, если у меня сердечный приступ?
После сердечного приступа вам необходимо быстрое лечение, чтобы открыть заблокированную артерию и уменьшить ущерб. При первых признаках сердечного приступа звоните 911. Лучшее время для лечения сердечного приступа — 1-2 часа после появления симптомов. Ожидание дольше означает больший ущерб для вашего сердца и более низкие шансы на выживание.
Если вы позвонили в службу экстренной помощи и ожидаете ее прибытия, разжуйте таблетку аспирина (325 мг). Аспирин является мощным ингибитором образования тромбов и может снизить риск смерти от сердечного приступа на 25%.
Что делать, если у кого-то еще случился сердечный приступ?
Позвоните по номеру 911 и начните СЛР (сердечно-легочную реанимацию), если у кого-то произойдет остановка сердца, то есть когда сердцебиение остановилось и человек не отвечает. СЛР не перезапускает сердце; но он поддерживает жизнь человека до прибытия медицинской помощи.
Простое в использовании устройство под названием AED (автоматический внешний дефибриллятор) доступно во многих общественных местах и может использоваться практически любым человеком для лечения остановки сердца. Это устройство работает, возвращая сердце к нормальному ритму.
Это устройство работает, возвращая сердце к нормальному ритму.
Вот как пользоваться АВД:
1. Проверка реакции
- Взрослому или ребенку старшего возраста следует кричать и трясти человека, чтобы убедиться, что он без сознания. Не используйте AED на человеке в сознании.
- Ущипнуть кожу младенца или ребенка младшего возраста. Никогда не трясите маленького ребенка.
- Проверить дыхание и пульс. При отсутствии или неравномерности подготовьтесь к использованию АВД как можно скорее.
2. Подготовьтесь к использованию AED
- Убедитесь, что человек находится в сухом месте и вдали от луж или воды.
- Проверьте наличие пирсинга или очертания имплантированного медицинского устройства, такого как кардиостимулятор или имплантируемый дефибриллятор.
- Подушечки AED должны располагаться на расстоянии не менее 1 дюйма от пирсинга или имплантированных устройств.

3. Используйте AED
Для новорожденных, младенцев и детей до 8 лет по возможности используйте педиатрический AED. Если нет, используйте AED для взрослых.
- Включите АНД.
- Протрите грудь насухо.
- Прикрепите подкладки.
- При необходимости подключите разъем.
- Убедитесь, что никто не касается человека.
- Нажмите кнопку «Анализ».
- Если рекомендуется электрошок, проверьте еще раз, чтобы убедиться, что никто не касается человека.
- Нажмите кнопку «Шок».
- Начать или возобновить сжатие.
- Следуйте подсказкам AED.
4. Продолжить СЛР
- Через 2 минуты СЛР проверьте сердечный ритм пострадавшего. Если он по-прежнему отсутствует или неровен, дайте им еще один удар током.
- Если разряд не нужен, продолжайте СЛР до тех пор, пока не прибудет неотложная помощь или пострадавший не начнет двигаться.
- Оставайтесь с человеком, пока не прибудет помощь.

Диагностика сердечного приступа
Работники скорой медицинской помощи спросят вас о ваших симптомах и проведут несколько анализов.
Анализы для диагностики сердечного приступа
Ваш врач может назначить анализы, включая:
ЭКГ : Этот простой тест, также известный как электрокардиограмма или ЭКГ, регистрирует электрическую активность сердца. Он может сказать, насколько ваша сердечная мышца была повреждена и где. Он также может контролировать частоту сердечных сокращений и ритм.
Анализы крови: Несколько анализов крови, часто проводимых каждые 4-8 часов, могут помочь диагностировать сердечный приступ и обнаружить любое продолжающееся повреждение сердца. Различные уровни сердечных ферментов в крови могут указывать на повреждение сердечной мышцы. Эти ферменты обычно находятся внутри клеток вашего сердца. Когда эти клетки повреждены, их содержимое, включая ферменты, попадает в кровоток. Измеряя уровни этих ферментов, врач может определить размер сердечного приступа и время его начала. Тесты также могут измерять уровень тропонина. Тропонины — это белки внутри клеток сердца, которые высвобождаются, когда клетки повреждаются из-за отсутствия кровоснабжения сердца.
Измеряя уровни этих ферментов, врач может определить размер сердечного приступа и время его начала. Тесты также могут измерять уровень тропонина. Тропонины — это белки внутри клеток сердца, которые высвобождаются, когда клетки повреждаются из-за отсутствия кровоснабжения сердца.
Эхокардиография: В этом ультразвуковом исследовании звуковые волны отражаются от сердца, создавая изображения. Его можно использовать во время и после сердечного приступа, чтобы узнать, как работает ваше сердце и какие области не работают должным образом. «Эхо» также может сказать, были ли повреждены какие-либо части вашего сердца (клапаны, перегородка и т. д.) во время сердечного приступа.
Катетеризация сердца: Вам может потребоваться катетеризация сердца, также называемая катетеризацией сердца, в первые часы сердечного приступа, если лекарства не помогают при ишемии или симптомах. Сердечная катетеризация может дать изображение заблокированной артерии и помочь вашему врачу принять решение о лечении.
При этой процедуре катетер (тонкая полая трубка) вводится в кровеносный сосуд в паху или на запястье и продевается до сердца. Краситель используется для выделения артерий вашего сердца. Затем ваш врач может определить закупорки, которые часто лечат с помощью ангиопластики или стентов, чтобы открыть артерию и восстановить кровоток. Ваш врач может провести несколько тестов для оценки состояния вашего сердца. Внутривенный разжижитель крови является вариантом для открытия артерии, если катетеризация сердца недоступна.
Стресс-тест: Ваш врач может провести тест на беговой дорожке или радионуклидное сканирование, чтобы проверить, подвержены ли другие области сердца риску повторного сердечного приступа.
Лечение сердечного приступа
Сердечный приступ — это неотложная медицинская помощь, требующая неотложной помощи для предотвращения необратимого повреждения сердца или смерти. Лечение часто начинается в машине скорой помощи, если вы позвонили в службу 911, или в отделении неотложной помощи, если кто-то другой отвез вас в больницу.
Какие препараты используются для лечения сердечного приступа?
В отделении неотложной помощи или в больнице вы быстро получите лекарства для предотвращения дальнейшего свертывания крови в сердце и уменьшения нагрузки на сердце. Медикаментозная терапия направлена на разрушение или предотвращение образования тромбов, предотвращение накопления и прилипания тромбоцитов к бляшке, стабилизацию бляшки и предотвращение дальнейшей ишемии.
Вы должны получить эти лекарства как можно скорее (в течение 1 или 2 часов после начала сердечного приступа, если это возможно), чтобы ограничить повреждение сердца.
Препараты, применяемые при сердечном приступе, могут включать:
- Аспирин для остановки свертывания крови, что может усугубить сердечный приступ
- Другие антитромбоцитарные препараты, такие как клопидогрел (плавикс), прасугрел (эфиент) или тикагрелор (брилинта) для остановки свертывания крови
- Тромболитическая терапия («разрушители тромбов» ) для растворения тромбов в артериях сердца
- Любая комбинация этих препаратов
Другие препараты, назначаемые во время или после сердечного приступа, улучшают работу сердца, расширяют кровеносные сосуды, уменьшают боль и помогают избежать опасных для жизни сердечных заболеваний ритмы.
Существуют ли другие методы лечения сердечного приступа?
Лечение может также включать процедуру по открытию закупоренных артерий.
Катетеризация сердца: Катетеризацию сердца можно использовать не только для получения изображения артерий, но и для процедур (таких как ангиография или стентирование) для открытия суженных или закупоренных артерий.
Баллонная ангиопластика: При необходимости эту процедуру можно проводить во время катетеризации сердца. Катетер с баллоном (тонкая полая трубка) вводится в закупоренную артерию сердца. Баллон осторожно надувают, чтобы прижать бляшку наружу к стенкам артерии, открыть артерию и улучшить кровоток. В большинстве случаев это не делается без установки стента.
Установка стента: В этой процедуре небольшая трубка вводится через катетер в заблокированную артерию, чтобы «подпирать» ее открытие. Стент обычно изготавливается из металла и является постоянным. Он также может быть изготовлен из материала, который ваше тело поглощает с течением времени. Некоторые стенты содержат лекарство, которое помогает предотвратить повторную закупорку артерии.
Он также может быть изготовлен из материала, который ваше тело поглощает с течением времени. Некоторые стенты содержат лекарство, которое помогает предотвратить повторную закупорку артерии.
Шунтирование: В первые дни после сердечного приступа вам может быть назначено шунтирование для восстановления кровоснабжения сердца. Ваш хирург перенаправит кровоток вокруг заблокированной артерии, обычно используя кровеносный сосуд из ноги или груди. Они могут обойти несколько артерий.
Что происходит в кардиологическом отделении (ОРИТ)?
Если у вас был сердечный приступ, вы, как правило, остаетесь в отделении интенсивной терапии не менее 24–36 часов. После прохождения критической фазы вы будете продолжать получать различные лекарства, в том числе:
- Бета-блокаторы для замедления работы сердца
- Нитраты для увеличения сердечного кровотока
- Разбавители крови, такие как аспирин, Брилинта, клопидогрел, , гепарин или плавикс для предотвращения дальнейшего свертывания крови
- Ингибиторы АПФ для восстановления сердечной мышцы
- Статины — препараты для снижения уровня холестерина, такие как аторвастатин и симвастатин — помогают восстановить сердечную мышцу и снижают риск повторного сердечного приступа
Пока вы находитесь в больнице, медицинский персонал будет постоянно контролировать ваше сердце с помощью ЭКГ в случае, если у вас развиваются необычные сердечные ритмы.
Некоторым людям может потребоваться кардиостимулятор — устройство с батарейным питанием, помогающее поддерживать стабильный сердечный ритм. Если у вас опасная аритмия, известная как фибрилляция желудочков, медицинские работники будут бить вас электрическим током в грудь.
Лечение не лечит ишемическую болезнь сердца. У тебя все еще может случиться еще один сердечный приступ. Но вы можете предпринять шаги, чтобы сделать это менее вероятным.
Советы по предотвращению сердечного приступа
Цель после сердечного приступа — сохранить здоровье сердца и снизить риск повторного сердечного приступа. Принимайте лекарства в соответствии с указаниями, внесите изменения в здоровый образ жизни, регулярно посещайте врача для осмотра сердца и подумайте о программе кардиореабилитации.
Зачем мне принимать лекарства после сердечного приступа? 9
Знайте названия ваших лекарств, для чего они используются и когда вам нужно их принимать. Обсудите свои лекарства со своим врачом или медсестрой. Составьте список всех ваших лекарств и берите его с собой при каждом посещении врача. Если у вас есть вопросы о них, спросите своего врача или фармацевта.
Обсудите свои лекарства со своим врачом или медсестрой. Составьте список всех ваших лекарств и берите его с собой при каждом посещении врача. Если у вас есть вопросы о них, спросите своего врача или фармацевта.
Звучит просто, но не пропускайте прием лекарств. Многие люди не принимают лекарства так, как им сказал врач. Выясните, что мешает вам принимать лекарство — это могут быть побочные эффекты, стоимость или забывчивость, — и обратитесь за помощью к врачу.
Какие изменения образа жизни необходимы после сердечного приступа?
Чтобы не допустить ухудшения состояния сердца и предотвратить новый сердечный приступ, следуйте советам своего врача. Возможно, вам придется изменить свой образ жизни. Вот некоторые изменения, которые вы можете внести, чтобы снизить риск и направить вас на путь к более здоровой жизни:
Бросьте курить : Курение резко повышает риск сердечных приступов и инсультов. Поговорите со своим врачом о том, как бросить курить. Вы также окажете услугу своим друзьям и семье, поскольку пассивное курение также может привести к сердечным заболеваниям. Вы также можете позвонить на горячую линию 800-QUIT-NOW и посетить веб-сайт smokefree.gov.
Вы также окажете услугу своим друзьям и семье, поскольку пассивное курение также может привести к сердечным заболеваниям. Вы также можете позвонить на горячую линию 800-QUIT-NOW и посетить веб-сайт smokefree.gov.
Поддерживайте здоровый вес тела : Если у вас избыточный вес или ожирение, вам не нужно худеть, чтобы снизить риск сердечного приступа или инсульта. Если вы потеряете от 5% до 10% своего веса, вы улучшите показатели холестерина и снизите кровяное давление и уровень сахара в крови.
Следуйте плану упражнений : Умеренная физическая активность снижает вероятность сердечного приступа. Он также может снизить кровяное давление и уровень ЛПНП или «плохого» холестерина, повысить уровень ЛПВП или «хорошего» холестерина и помочь вам поддерживать здоровый вес.
Стремитесь к 30-минутным упражнениям, которые заставят ваше сердце биться быстрее, по крайней мере, 5 дней в неделю. Быстрая ходьба или плавание — хороший выбор. В остальные 2 дня занимайтесь силовыми тренировками, например, поднятием тяжестей. Если у вас плотный график, разбейте тренировку на небольшие части.
Быстрая ходьба или плавание — хороший выбор. В остальные 2 дня занимайтесь силовыми тренировками, например, поднятием тяжестей. Если у вас плотный график, разбейте тренировку на небольшие части.
Соблюдайте диету, полезную для сердца: Наполните свою тарелку различными фруктами, овощами, бобами и нежирным мясом, например птицей без кожицы. Также увеличьте потребление цельнозерновых продуктов, таких как овсянка, лебеда и коричневый рис, а также рыбы, особенно содержащей омега-3 жирные кислоты, такой как лосось, форель и сельдь.
Авокадо, оливковое масло и семена льна также содержат омега-3, как и некоторые орехи и семена. Обезжиренные молочные продукты или молочные продукты с низким содержанием жира, такие как молоко, йогурт и сыр, также являются лучшим выбором для здоровья вашего сердца, чем продукты с более высоким содержанием жира.
Сократите потребление нездоровой пищи: Держитесь подальше от обработанных или приготовленных продуктов, которые часто содержат большое количество соли и сахара. Они также наполнены консервантами. Избегайте жирной говядины, сливочного масла, жареной пищи и пальмового масла. Все продукты с высоким содержанием насыщенных жиров.
Они также наполнены консервантами. Избегайте жирной говядины, сливочного масла, жареной пищи и пальмового масла. Все продукты с высоким содержанием насыщенных жиров.
Откажитесь от сладких напитков, таких как газированные напитки и фруктовый пунш, которые могут привести к увеличению веса. То же самое можно сказать и о упакованной выпечке, такой как печенье, пирожные и пироги. Они богаты трансжирами и могут повысить уровень холестерина.
Ограничение алкоголя: Если вы еще не пьете, не начинайте. Если вы пьете, ограничьте количество выпитого. Рекомендуется не более одной порции в день, если вы женщина, и не более двух порций в день, если вы мужчина. Алкоголь повышает частоту сердечных сокращений и кровяное давление. Это также увеличивает уровень жира в крови и может привести к увеличению веса.
Регулярно проверяйте уровень холестерина , артериального давления и уровня сахара в крови (глюкозы): Если у вас диабет, убедитесь, что он находится под контролем. Отслеживание этих цифр может помочь вам быть более осведомленным об изменениях, которые вам необходимо внести, чтобы сохранить эти уровни в нормальных пределах.
Отслеживание этих цифр может помочь вам быть более осведомленным об изменениях, которые вам необходимо внести, чтобы сохранить эти уровни в нормальных пределах.
Борьба со стрессом: Иногда вы можете испытывать тревогу или разочарование. Убедитесь, что вы рассказываете своей семье и друзьям о том, что происходит. Группы поддержки могут помочь вам узнать, как другие приспособились к жизни после сердечного приступа или инсульта.
Возможно, вы захотите поговорить со специалистом в области психического здоровья или спросить своего врача о программе управления стрессом. Вы также можете уменьшить стресс с помощью большого количества физической активности и практик для разума и тела, таких как медитация.
Обратите внимание на свои симптомы: Не надейтесь, что они исчезнут. Обратитесь к врачу, если почувствуете что-то необычное, например одышку, изменения сердечного ритма или сильную усталость. Кроме того, следите за болью в челюсти или спине, тошнотой или рвотой, потливостью или гриппоподобными симптомами.
Почему я должен участвовать в кардиологической реабилитации?
Если у вас был сердечный приступ или у вас диагностировано заболевание сердца, врач может порекомендовать кардиологическую реабилитацию. Вы будете работать с командой экспертов, чтобы улучшить свое здоровье и избежать проблем в будущем.
В вашу команду могут входить врачи и медсестры, а также специалисты по физическим упражнениям, питанию, физиотерапии, трудотерапии и психическому здоровью. Они составят программу под ваши нужды. Они также могут помочь вам внести изменения в вашу повседневную жизнь. Если вы будете придерживаться этого, это может иметь большое значение для вашего выздоровления и общего самочувствия.
Когда я снова увижу своего врача после выписки из больницы?
Запишитесь на прием к врачу в течение 4–6 недель после выписки из больницы после сердечного приступа. Ваш врач захочет проверить ваше выздоровление. Возможно, вам потребуется регулярно проходить стресс-тест. Эти тесты могут помочь вашему врачу обнаружить или замедлить закупорку коронарных артерий и спланировать лечение.
Эти тесты могут помочь вашему врачу обнаружить или замедлить закупорку коронарных артерий и спланировать лечение.
Позвоните своему врачу, если у вас есть такие симптомы, как боль в груди, которая возникает чаще, усиливается, длится дольше или распространяется на другие области; одышка, особенно во время отдыха; головокружение; или неравномерное сердцебиение.
Постоянная тошнота: причины, средства, лечение
Тошнота — это чувство, которое вас вот-вот вырвет. Это не само состояние, а обычно признак другой проблемы. Многие состояния могут вызывать тошноту. Большинство, но не все, связаны с проблемами пищеварения.
В этой статье мы более подробно рассмотрим, что может вызывать непрекращающуюся тошноту, а также методы лечения, которые вы можете попробовать, и когда важно обратиться за медицинской помощью.
Постоянная или хроническая тошнота длится более месяца. В течение этого времени оно может приходить и уходить, и может происходить только в определенное время дня.
В других случаях тошнота может ощущаться почти все время. Постоянная тошнота также может со временем усиливаться, как в случае гастроэзофагеального рефлюкса.
Острая тошнота — это тошнота, которая длится менее одного месяца. Во многих случаях это длится всего несколько дней. Инфекции, такие как гастроэнтерит, являются распространенными причинами острой тошноты.
Как постоянная, так и острая тошнота может привести к рвоте, но не всегда. Тошнота может быть единственным симптомом, который у вас есть, или одним из многих симптомов.
Разница между острой и хронической тошнотой
- Острая тошнота длится менее одного месяца. В большинстве случаев он длится всего несколько дней.
- Хроническая тошнота длится более месяца. В течение этого времени он может приходить и уходить, быть легким или тяжелым.
Диагностировать причину постоянной тошноты часто бывает сложно. Однако причины часто можно дифференцировать по сопутствующим симптомам или если что-то влияет на уровень тошноты.
Однако причины часто можно дифференцировать по сопутствующим симптомам или если что-то влияет на уровень тошноты.
Некоторые из наиболее распространенных причин хронической тошноты включают:
Тошнота и рвота являются распространенными симптомами беременности. Это часто называют утренней тошнотой, но это может случиться в любое время дня.
Тошнота во время беременности не опасна для вашего ребенка. Он часто начинает исчезать к 16 неделе беременности.
Тошнота во время беременности обычно связана с гормональными изменениями. У вас больше шансов заболеть утренним недомоганием, если вы:
- носите несколько
- утренняя тошнота во время прошлой беременности
- мигрень
- морская болезнь
- ожирение
- первая беременность
В редких случаях у женщин может развиться тяжелая утренняя тошнота, называемая гиперемезисом беременных. Это состояние может вызвать сильное обезвоживание и потерю веса. Может потребоваться госпитализация и лечение внутривенными жидкостями.
Гастроэзофагеальный рефлюкс (ГЭРБ) — это когда мышечное кольцо, соединяющее желудок и пищевод, ослабевает или слишком сильно расслабляется. Это может привести к тому, что содержимое желудка попадет в пищевод.
Наиболее распространенным симптомом ГЭРБ является регулярная изжога, хотя изжога возникает не у всех больных ГЭРБ. Другие симптомы включают:
- боль в груди или верхней части живота
- проблемы с дыханием, такие как постоянный кашель или астма
- кислый или горький привкус в задней части рта
- неприятный запах изо рта
- проблемы с глотанием
- рвота
- износ зубной эмали
Факторы риска ГЭРБ включают:
- избыточный вес или ожирение
- курение
- прием определенных лекарств от таких состояний, как астма, высокое кровяное давление, депрессия или аллергия
Панкреатит — это воспаление поджелудочной железы — органа, который выделяет ферменты, помогающие переваривать пищу. У вас может быть острый панкреатит или хронический панкреатит. Острый панкреатит длится несколько дней, а хронический панкреатит может длиться годами.
У вас может быть острый панкреатит или хронический панкреатит. Острый панкреатит длится несколько дней, а хронический панкреатит может длиться годами.
Симптомы панкреатита включают:
- боль в верхней части живота, которая может иррадиировать в спину или усиливаться после еды
- непреднамеренная потеря веса
- маслянистый стул при хроническом панкреатите
- лихорадка
- учащенный пульс при остром панкреатите
наличие ожирения — все это факторы риска. У вас также больше шансов заболеть панкреатитом, если у вас есть семейная история этого заболевания.
Гастропарез — это состояние, при котором нарушается нормальное движение мышц желудка. Обычно сильные мышечные сокращения продвигают пищу по пищеварительному тракту. Гастропарез замедляет эти сокращения, что препятствует правильному опорожнению желудка.
Причина гастропареза не всегда известна, но обычно он возникает из-за повреждения блуждающего нерва, который контролирует мышцы живота. Это чаще встречается у женщин.
Это чаще встречается у женщин.
Гастропарез часто протекает бессимптомно. Когда это происходит, симптомы обычно включают:
- рвоту
- кислотный рефлюкс
- чувство сытости после небольшого количества пищи
- вздутие живота
- боль
- отсутствие аппетита
- некоторые факторы, которые могут увеличить вашу потерю веса
14 риск гастропареза включает:
- Diabetes
- Инфекция, чаще всего вирус
- Предыдущая хирургия брюшной полости или пищевода
- Использование опиоидов
- Scleroderma
- , которые влияют на вашу нервную систему, такие как болезнь паркинсона или множественное Sclerose
- , которые влияют на вашу нервную систему, такие как болезнь Паркинсона или множественное сцеплероз
- , которые влияют на вашу нервную систему, такие как болезнь Паркинсона или множественное сцеплероз
- , которые влияют на вашу нервную систему, такие тип воспаления печени.
 Существует пять основных типов: гепатит А, В, С, D и Е, каждый из которых может вызывать тошноту.
Существует пять основных типов: гепатит А, В, С, D и Е, каждый из которых может вызывать тошноту.Гепатиты A, B и C являются наиболее распространенными типами в Соединенных Штатах. Имеются прививки от гепатита А и гепатита В.
Гепатиты А и Е обычно вызываются зараженной пищей или водой. Гепатиты B, C и D обычно вызываются контактом с инфицированными биологическими жидкостями, такими как кровь или фекалии.
В некоторых случаях, особенно при гепатите А, заболевание может пройти само по себе. Но если этого не происходит и его не лечат, гепатит может вызвать цирроз или рак печени.
Другие симптомы гепатита включают:
- желтуху, то есть пожелтение кожи и белков глаз
- темная моча
- рвота
- боль в животе
- усталость
Большинство людей время от времени испытывают тревогу, и это совершенно нормально чувствовать легкую тошноту, если вы нервничаете или испытываете стресс.
Однако некоторые виды беспокойства могут длиться долго и мешать повседневной жизни.
 Хотя часто считается, что тревожные расстройства влияют на эмоции, они также могут вызывать физические симптомы, такие как постоянная тошнота. Другие симптомы могут включать:
Хотя часто считается, что тревожные расстройства влияют на эмоции, они также могут вызывать физические симптомы, такие как постоянная тошнота. Другие симптомы могут включать:- учащенное дыхание
- учащенное сердцебиение
- беспокойство
- усталость
- проблемы с концентрацией внимания
- раздражительность
- трудности со сном
Пептические язвы желудка или тонкой кишки — это открытые язвы на слизистой оболочке. Бывают двух типов: язва желудка и язва двенадцатиперстной кишки.
Заражение бактериями Helicobacter pylori ( H. pylori ) является наиболее распространенной причиной. Пептические язвы также могут быть вызваны длительным приемом аспирина или нестероидных противовоспалительных препаратов (НПВП).
По данным клиники Майо, около 75 процентов людей с пептической язвой не имеют симптомов. Боль в животе, которая может усиливаться между приемами пищи и ночью, является наиболее распространенным симптомом.
 Другие симптомы включают в себя:
Другие симптомы включают в себя:- вздутие живота
- ощущение неприятного переполнения
- изжога
- проблемы с желудком после употребления жирной пищи
Желчный пузырь — это орган, который выделяет желчь в тонкую кишку. Желчь — это пищеварительная жидкость, которая помогает расщеплять жир из пищи, которую вы едите.
Болезнь желчного пузыря может включать инфекцию, камни в желчном пузыре, воспаление и закупорку. В зависимости от причины и тяжести заболевания может потребоваться удаление всего желчного пузыря.
Другие симптомы включают:
- газы
- диарею
- тошноту и дискомфорт после еды
- боль в верхней правой части живота, которая может иррадиировать в нижнюю часть спины
Большинство состояний, вызывающих хроническую тошноту, требуют лечения.
Однако существуют меры, которые можно предпринять, чтобы уменьшить тошноту в домашних условиях до обращения к врачу.
Советы по облегчению тошноты в домашних условиях
- Ешьте небольшими порциями каждые пару часов и обязательно ешьте и пейте медленно.
 Пустой желудок может усилить тошноту.
Пустой желудок может усилить тошноту. - Не допускайте обезвоживания, выпивая достаточное количество жидкости. Это может быть вода, травяной чай без кофеина и чай со льдом, сельтерская вода, прозрачные соки или кокосовая вода.
- Избегайте продуктов и напитков, содержащих кофеин.
- Пейте напитки с имбирем или ромашкой, которые помогут успокоить желудок.
- Ешьте прохладные или холодные продукты без сильного запаха, такие как охлажденные фрукты, замороженное фруктовое мороженое, яблочное пюре или йогурт.
- Ешьте мягкую пищу, такую как соленые крекеры, рис, тосты, картофель, простую лапшу или бульоны.
- Избегайте острой, жирной и жареной пищи, которая может вызвать расстройство желудка.
- Избегайте активности сразу после еды.
- Принимайте лекарства, отпускаемые без рецепта, такие как антациды или пепто-бисмол.
Если тошнота длится более месяца, важно обратиться к врачу. Даже если ваша тошнота не вызвана более серьезным заболеванием, ваш врач, скорее всего, сможет назначить вам правильный тип лечения.

THIODIST




 Существует пять основных типов: гепатит А, В, С, D и Е, каждый из которых может вызывать тошноту.
Существует пять основных типов: гепатит А, В, С, D и Е, каждый из которых может вызывать тошноту. Хотя часто считается, что тревожные расстройства влияют на эмоции, они также могут вызывать физические симптомы, такие как постоянная тошнота. Другие симптомы могут включать:
Хотя часто считается, что тревожные расстройства влияют на эмоции, они также могут вызывать физические симптомы, такие как постоянная тошнота. Другие симптомы могут включать: Другие симптомы включают в себя:
Другие симптомы включают в себя: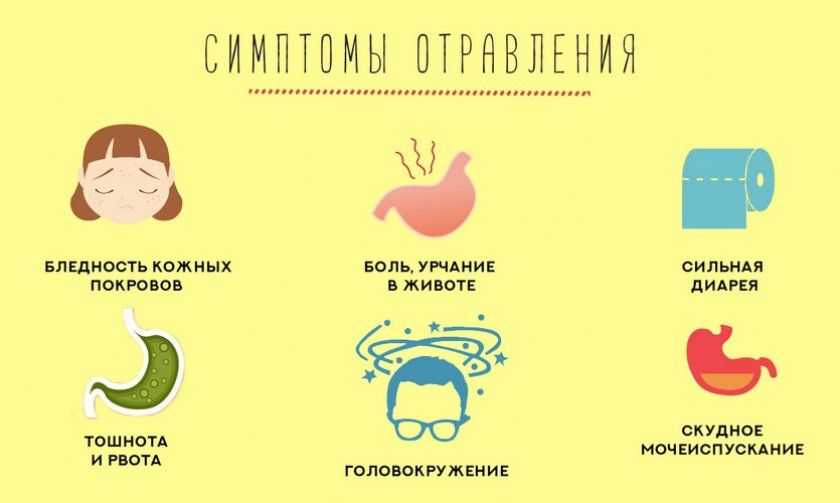 Пустой желудок может усилить тошноту.
Пустой желудок может усилить тошноту.